Wenn sich der durchbrechende Zahn dem darüberliegenden Epithel nähert, proliferieren die externen Zellen des reduzierten Schmelzepithels und verursachen dadurch eine Verdickung der epithelialen Schmelzbedeckung. Die Proliferation der externen Zellen des reduzierten Schmelzepithels beginnt um die Höckerspitzen herum und schreitet langsam in Richtung Zahnhals fort. Die proliferierenden Zellen verdrängen letztlich alle verbliebenen reduzierten Ameloblasten und ersetzen so das vergleichsweise inaktive reduzierte Schmelzepithel durch einen Kragen von Epithelzellen mit hoher Umsatzrate. Bei diesem Kragen aus Zellen mit hoher Umsatzrate handelt es sich um das frühe Saumepithel.
Schließlich wird das gesamte reduzierte Schmelzepithel durch das Saumepithel ersetzt - ein Prozess, der an den Höckerspitzen beginnt und in apikale Richtung fortschreitet.
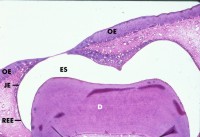
Abb. 44: Zahn beim Durchbruch durch das oral Gingivaepithel (OE). Das reduzierte Schmelzepithel (REE) bedeckt noch einen Großteil der Kronenfläche. Das koronal liegende Saumepithel (JE) wird gebildet durch die fortschreitende Proliferation der äußeren Schichten des reduzierten Schmelzepithels, mit Beginn in der Nähe der Höckerspitzen. D, Dentin; ES, Schmelzraum
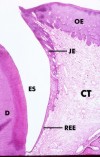
Abb.
45: Durchbrechender Zahn. Die zellulüre Proliferation der externen Zellen des
reduzierten Schmelzepithels fährt zur Bildung des Saumepithels (JE), das ein
Epithel mit hoher Umsatzrate darstellt. Die proliferative Zellschicht befindet
sich vor allem in der Basalzellschicht neben dem gingivalen Bindegewebe (CT).
Die neuen Zellen wandern nach koronal und in Richtung Zahn. Bei diesem Prozess
können einige Zellen verbliebene Ameloblasten verdrängen und sich an der
Schmelzoberfläche anheften. Schließlich werden alle Zellen über den gingivalen
Sulkus exfoliiert. Das Saumepithel ersetzt allmählich das reduzierte
Schmelzepithel (REE) vom koronalen Ende der Krone nach apikal. D, Dentin; ES,
Schmelzraum; OE, orales Gingivaepithel
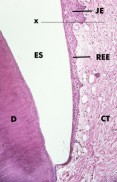
Abb. 46: Vergrößerte Ansicht des Schnitts in Abb. 45. Die Linie "x" markiert die Grenze zwischen dem Saumepithel (JE) und dem verbliebenen reduzierten Schmelzepithel (REE). Schließlich wird das gesamte reduzierte Schmelzepithel in das Saumepithel umgewandelt, ein Prozess, der mehrere Monate, wenn nicht Jahre dauern kann. Bei diesem Prozess wird das primäre epitheliale Attachment (REE am Schmelz) durch ein sekundäres epitheliales Attachment (JE an Zahnoberfläche) ersetzt. CT, gingivales Bindegwebe; D, Dentin; ES, Schmelzraum
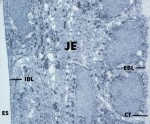
Abb. 47: Transmissionselektronenmikroskopische Abbildung des
reifen Saumepithels (JE) an einer Schmelzoberfläche. Die proliferative Zellschicht des Saumepithels befindet
sich hauptsächlich entlang des Bindegewebes (CT), mit dem das Saumepithel durch die externe Basallamina (EBL)
verbunden ist. Die Basalzellen in dieser Schicht tendieren zu einer kubischen Form. Wenn
die Zellen gleichzeitig in Richtung Sulkus und Zahn wandern, neigen sie dazu, schuppenartiger (abgeflachter) zu werden.
Die zum Zahn hin liegenden Epithelzellen sind mit dem Schmelz über Hemidesmosomen und die interne Basallamina (IBL)
verbunden. ES, Schmelzraum
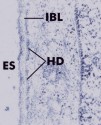
Abb. 48: Stärkere Vergrößerung
der in Abb. 47 gezeigten Verbindung zwischen dem Zahn und dem Saumepithel. Das
epitheliale Attachment wird über Hemidesmosomen (HD) und eine interne
Basallamina (IBL) vermittelt. Immunzytochemische Studien an Ratten zeigen, dass
die interne Basallamina Laminin enthält, aber kein Kollagen Typ IV, das
normalerweise in der Lamina densa der externen Basallamina gefunden wird. ES,
Schmelzraum
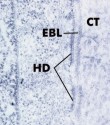
Abb.
49: Stärkere Vergrößerung der in Abb. 47 gezeigten Verbindung zwischen dem
gingivalen Bindegewebe (CT) und dem Saumepithel. Die Verbindung wird über
Hemidesmosomen (HD) und eine externe Basallamina (EBL) vermittelt.
Die Cuticula dentis ist eine
amorphe Schicht, die nach Anfärbung mit Schwermetallsalzen wie z.B. Uranylazetat
und Bleizitrat elektronendicht imponiert. Sie befindet sich typischerweise
zwischen dem Saumepithel und der Zahnoberfläche. Sie variiert in der Dicke bis
zu ca. 0,5 Mikrometer (Abb. 50 C). Sie stellt wahrscheinlich eine Anhäufung von
Material der Basallamina dar, obwohl nicht ausgeschlossen werden kann,
dass sie die Folge eines Entzündungsexsudats ist.
Abb. 50 (Schroeder, H.E. und
Listgarten, M.A., 1977): Diese zusammengesetzte Abbildung besteht aus drei
unterschiedlichen Ansichten der Grenzregion zwischen dem Saumepithel und der
Schmelzoberfläche. 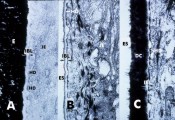 A ist
ein Schnitt durch einen nichtentkalkten Gewebeblock. Die dichte Anordnung der Hydroxylapatitkristallite
im Schmelz (E) veranschaulicht die wahre Dichte der Schmelzschicht im Vergleich mit den
benachbarten Weichgeweben.
Die Anwesenheit des Hydroxylapatits führt zu einer schwachen Gewebefärbung des Saumepithels (JE),
der internen Basallamina (IBL) und der Hemidesmosomen (HD). B ist ein Schnitt
von einer vergleichbaren Stelle eines entkalkten Gewebeblocks. Der helle Schmelzraum (ES) gibt den
Ort wieder, wo sich vorher die Hydroxylapatitkristallite befanden.
Beachten Sie die verbesserte Färbung der Weichgewebe und den direkten Kontakt der internen Basallamina (IBL)
mit dem Schmelzraum. C ist ein Schnitt aus einer vergleichbaren Region mit Cuticula dentis (DC) zwischen dem Schmelzraum (ES) und der internen Basallamina (IBL).
A ist
ein Schnitt durch einen nichtentkalkten Gewebeblock. Die dichte Anordnung der Hydroxylapatitkristallite
im Schmelz (E) veranschaulicht die wahre Dichte der Schmelzschicht im Vergleich mit den
benachbarten Weichgeweben.
Die Anwesenheit des Hydroxylapatits führt zu einer schwachen Gewebefärbung des Saumepithels (JE),
der internen Basallamina (IBL) und der Hemidesmosomen (HD). B ist ein Schnitt
von einer vergleichbaren Stelle eines entkalkten Gewebeblocks. Der helle Schmelzraum (ES) gibt den
Ort wieder, wo sich vorher die Hydroxylapatitkristallite befanden.
Beachten Sie die verbesserte Färbung der Weichgewebe und den direkten Kontakt der internen Basallamina (IBL)
mit dem Schmelzraum. C ist ein Schnitt aus einer vergleichbaren Region mit Cuticula dentis (DC) zwischen dem Schmelzraum (ES) und der internen Basallamina (IBL).
Der Zahndurchbruch ist das Resultat sowohl
einer aktiven Eruption als auch
einer passiven Eruption. Aktive
Eruption bezeichnet die körperliche Bewegung des sich entwickelnden Zahnes
durch den darüberliegenden Kieferknochen und die Mundschleimhaut in
die Mundhöhle. Die aktive Eruption endet normalerweise,
wenn der durchbrechende Zahn mit seinem Antagonisten im Gegenkiefer in Kontakt kommt.
Passive Eruption bezeichnet die Entblößung der anatomischen Krone durch
eine nach apikal gerichtete Retraktion der umgebenden Gewebe und nicht durch körperliche Bewegung. Die Freilegung der anatomischen Krone, die zu einer längeren klinischen Krone führt, entsteht
sowohl durch aktive als auch durch passive Eruption.
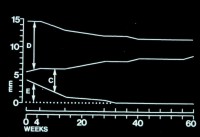 Abb. 51 (Smith, R.G.,1982): Schematische Darstellung des
Durchbruchs eines oberen Eckzahns vom Zeitpunkt seines Erscheinens in der Mundhöhle bis 60 Wochen
danach. D gibt den noch nicht durchgebrochenen Anteil der anatomischen Krone wieder, C die
klinische Krone und E den Abstand von der
Höckerspitze zur Okklusionsebene.
Der Abstand (D + C) gibt die Länge der anatomischen Krone wieder.
Wie man aus dieser Abbildung ersehen kann,
nimmt die Länge der klinischen Krone mit der Zeit zu, teilweise als Ergebnis der aktiven Eruption, die ungefähr bis Woche 30 dauert, aber auch als Ergebnis der passiven Eruption, die während der gesamten 60 Wochen stattfindet.
Abb. 51 (Smith, R.G.,1982): Schematische Darstellung des
Durchbruchs eines oberen Eckzahns vom Zeitpunkt seines Erscheinens in der Mundhöhle bis 60 Wochen
danach. D gibt den noch nicht durchgebrochenen Anteil der anatomischen Krone wieder, C die
klinische Krone und E den Abstand von der
Höckerspitze zur Okklusionsebene.
Der Abstand (D + C) gibt die Länge der anatomischen Krone wieder.
Wie man aus dieser Abbildung ersehen kann,
nimmt die Länge der klinischen Krone mit der Zeit zu, teilweise als Ergebnis der aktiven Eruption, die ungefähr bis Woche 30 dauert, aber auch als Ergebnis der passiven Eruption, die während der gesamten 60 Wochen stattfindet.
Die passive Eruption wurde in 4 Stadien durch Gottlieb und Orban (1933) eingeteilt:
Stadium 1: Das Saumepithel befindet sich vollständig über dem Schmelz.
Stadium 2: Das Saumepithel befindet sich teilweise über dem Schmelz und teilweise über dem Zement.
Stadium 3: Das gesamte Saumepithel befindet sich über dem Zement, mit dem koronalen Ende des Saumepithels an der Schmelzzementgrenze.
Stadium 4: Das gesamte Saumepithel befindet sich apikal der Schmelzzementgrenze.